年齢や卵子の質が気になる方へ
ライフスタイルの変化や女性の社会進出により、晩婚化が進んでいることはよく知られていますが、それに伴い、「子どもを持ちたい」と思う年齢も上昇しています。しかし、年齢が高くなるにつれて妊娠しにくくなることは意外に知られていません。
厚生労働省が算出している人口動態統計のデータを引用した平成30年度少子化社会対策白書(内閣府提供)によると、2016年において出生児の母親の平均年齢は第1子で30.7歳となっており、30年前と比べて4歳上昇していることがわかり、この傾向は今後さらに強まると考えられています。
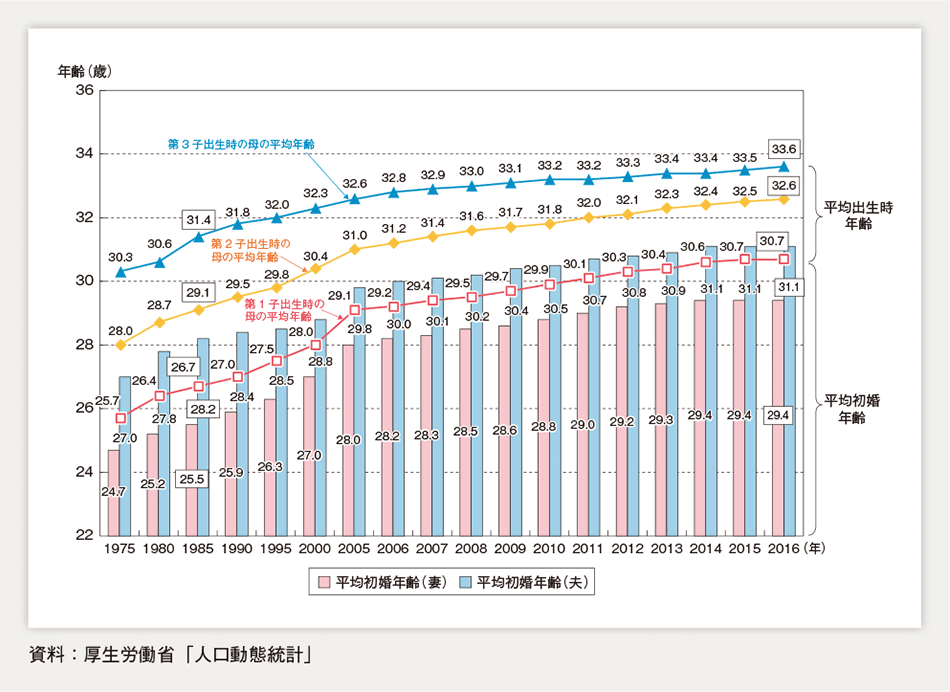
出産年齢の高まりは、世帯所得が安定し、出産や育児について経験者に相談できる機会が増えるなどのメリットもあります。しかし、年齢の上昇はむしろ妊娠できるまでの道のりが遠くなることも考慮に入れておかなければなりません。
日本産婦人科学会が提供している不妊治療(ART)データハンドブックによると、不妊治療を行なった総数に対する妊娠率(妊娠した割合)や出産率(児が生きて生まれた割合)および流産率と年齢の関係を見たところ、女性の年齢が35歳前後を境より妊娠率や生産率が低下し始める一方、流産率は35歳あたりから徐々に増加傾向となることが示されています。
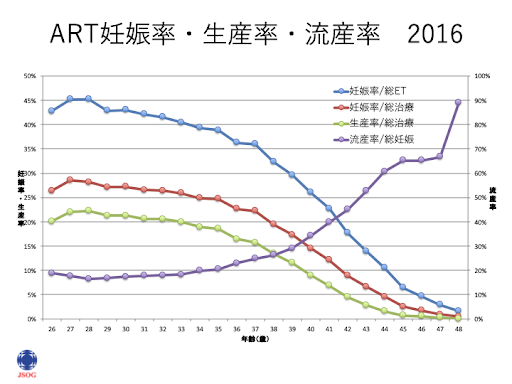 (日本産婦人科学会ARTオンラインデータブック)
妊娠率:不妊治療で妊娠した割合
(日本産婦人科学会ARTオンラインデータブック)
妊娠率:不妊治療で妊娠した割合生産率:児が生きて生まれた割合
ET:胚移植
一方、ART(生殖医療)治療を受ける方の数は30歳以降に増え、40歳前後でピークを迎えています。晩婚化や結婚して数年は夫婦だけの生活をしたいと思っている方が多いことが影響していると思われますが、妊娠を望むのであれば出来るだけ早く環境を整えることに越したことはありません。日本の生殖医療は世界でもトップクラスですが、その技術によっても必ずしも妊娠できるわけではなく、不妊治療を行なっている方における生産率は、高くて20%程度、35歳頃から治療成績は下降し始め、40歳を超えると急激に下がり、流産率は急激に上昇しているのが現状です。
最近では、有名人の方が高齢で妊娠、出産をしたというニュースが飛び込んでくることがあり、月経があるうちは妊娠することができると思われている方もいます。しかし、40歳を超えて妊娠出産できる方というのはほんの一握りであり、月経があっても排卵がないことがあることや、流産のリスクが高まるという真実を知って欲しいと思います。
一般的には、閉経年齢よりもマイナス10歳までが妊娠可能期間と捉えている医師も多く、高齢で始めた不妊治療が実を結ぶのは厳しい状況だと言えます。
卵子の年齢と排卵
「なぜ、月経や排卵があっても妊娠することができないの?」
この疑問に答えるためには、まず卵子の老化についてお伝えしなくてはなりません。
女性は、母親のお腹の中にいる間に卵子のもとである原始卵胞がつくられ始めます。驚くべきことに、その数は胎児期にピークを迎え、600万個程度あり、次第に減少し、およそ1/3の200万個にまで減った状態でこの世に生まれてきます。そして、その後も減少の一途をたどり、月経が始まる頃には30万個ほどが残っているだけです。
つまり、卵子が最も多いのは胎児期であり、それ以降は新たにつくられることはなく、生まれ持った数から増えることはないのです。
さらに、これら全ての卵子が排卵するわけではありません。
月経がはじまると脳下垂体から卵胞刺激ホルモン(FSH)の影響を受けて卵子は徐々に育ち始め、その中でもっとも発育した卵子が毎月、排卵すると考えられています。この時、発育途中でありながら排卵しなかった卵子は自然と消失・吸収され、再び再生することはありません。そのため、卵子が何十万個とあったとしても、排卵できる数が限られます。
不妊治療を大きく左右する卵子の質
卵子は出生後から再び増えることはなく、その女性と同じだけ年を重ねていきます。つまり、35歳で妊娠したいと思ったなら、35年前につくられた卵子が精子と出会って受精することになります。
高齢になると卵子が残り少なくなり、正常に排卵ができているかという問題のほか、元々の卵子自身も老化していきます。
政府が発表した「不妊に悩む方への特定治療支援事業等のあり方に関する検討会」での報告書を見ると、母親の年齢が30〜34歳では自然流産率が10.0%だったのに対し、35〜39歳では20.7%と倍に、40歳以上では41.3%にまで上昇します。
このような年齢に伴う流産率の上昇には、卵子の質の低下に伴い、染色体数の異常が増えてしまうなど、卵子の発育がうまくいかないためと考えられています。
また、高齢で妊娠・出産した場合は、妊娠糖尿病や前置胎盤、自然分娩のリスクを考慮した帝王切開の増加など、若年層の妊娠よりも母体側のリスクも考える必要が出てきます。
AMH検査について
AMHは、卵巣にある卵胞が成長・成熟していく過程で分泌されるホルモンです。血液中のAMH値は、成熟過程の卵胞数を反映するとされ、卵巣予備能のマーカーとして有用とされています。
AMH値が高値の場合、成長過程にある卵胞が多く、卵巣内にもまだAMHを分泌していない段階の卵胞が数多く残っていると考えます。反対に、AMH値が低値では、卵巣自体に残る卵胞も少ないと予測します。
年齢とともに徐々に減少する傾向はありますが、必ずしも相関しておらず、個人差が大きいことが知られています。妊娠できる能力がどのくらいあるか、不妊治療ができる期間はどのくらいかなど、個々の方ごとに治療計画を決める上では役立ちます。
血液検査で測定できる簡便性や、卵胞刺激ホルモン(FSH)などと比べて月経周期に左右されないという利点があります。
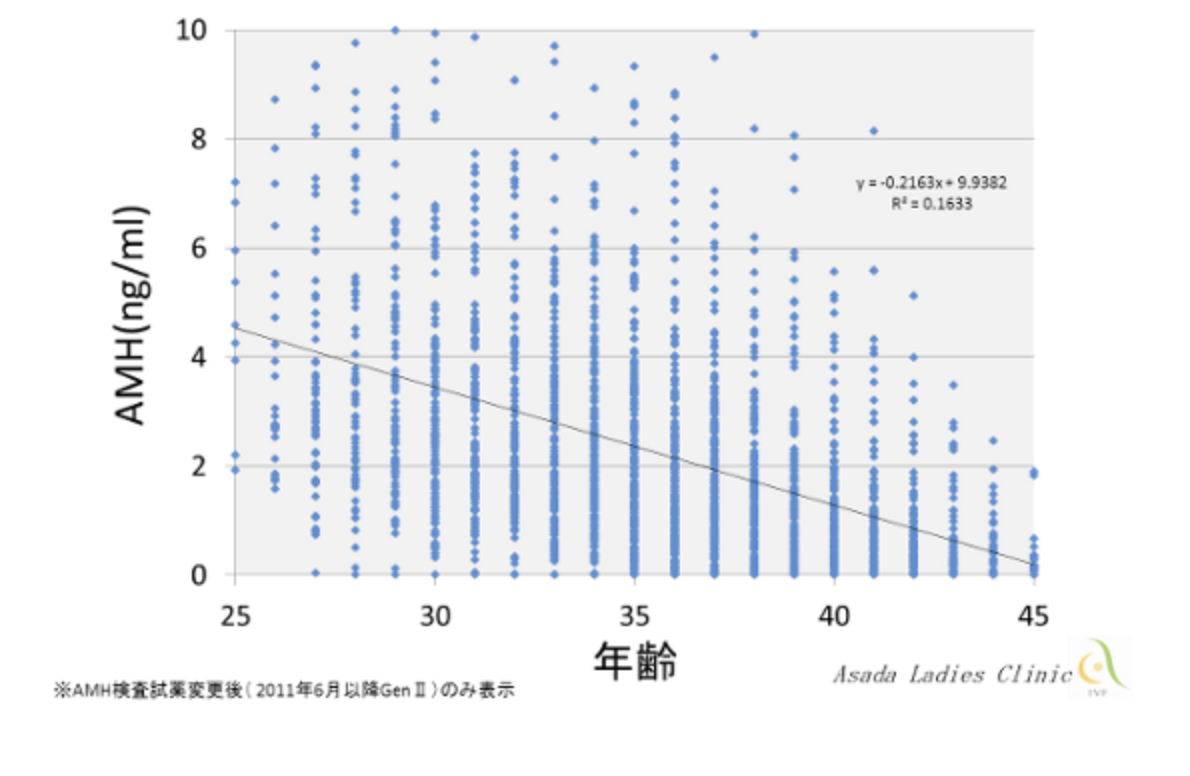 引用)浅田義正ほか、東海産科婦人科学会雑誌2013;50:19−24
引用)浅田義正ほか、東海産科婦人科学会雑誌2013;50:19−24
なお、AMH値が高値な場合は卵巣内に発育しきれていない卵胞が多数存在し、卵巣過剰刺激症候群(OHSS)を引き起こす可能性が高いとされています。詳しくは、卵巣過剰刺激症候群(OHSS)にて。
参考資料
平成30年度少子化社会対策白書(内閣府提供)
日本産婦人科学会が提供している不妊治療(ART)データハンドブック:https://plaza.umin.ac.jp/~jsog-art/
不妊に悩む方への特定治療支援事業等のあり方に関する検討会(厚生労働省)https://www.mhlw.go.jp/stf/houdou/0000016911.html
浅田義正,よくわかるAMHハンドブック(株式会社協和企画)






